De los 72 000 casos confirmados de COVID-19 que registra Honduras, solamente se reportan 22 000 recuperados, porque el Laboratorio de Virología ha tenido moras y porque no toda la población tiene acceso a la prueba para reportarse como tal. Los pacientes recuperados por COVID-19 pueden presentar secuelas serias y en los hospitales públicos no les están dando un seguimiento, por lo que muchos buscan atención privada.
Honduras tiene las cifras más bajas de recuperados en el norte de Centroamérica. Los datos oficiales de Guatemala señalan 15 000 casos positivos más que Honduras, pero reportan 76 000 recuperados, mientras que en El Salvador con 28 000 casos positivos aseguran que 22 000 ya están recuperados. Esto contrasta con las cifras de Honduras que registra menos de la mitad de los casos recuperados del total que han sido positivos.
Hasta el momento se han procesado 173 418 pruebas PCR en los 2 laboratorios nacionales de virología, cada uno en las ciudades más grandes del país: Tegucigalpa y San Pedro Sula. Este último abrió hace un par de meses y su construcción valorada en 2 millones de dólares, fue realizada en su totalidad con una donación del gobierno de Estados Unidos. El manejo de estos ha sido cuestionado y durante la pandemia cambiaron de coordinación 3 veces tras confirmar que existe mora en el procesamiento de las pruebas.
En los primeros meses de la pandemia se dio a conocer que, debido a la demanda, el Laboratorio Nacional de Virología entregaba resultados entre 7 y 14 días, hasta esta última semana la jefa del laboratorio, Mitzi Castro, quien lleva apenas 2 semanas en el cargo, señaló públicamente que ya no existe mora en los resultados desde la semana pasada y que los resultados se entregan en 48 horas.
Castro detalla que para el procesamiento de pruebas PCR se realiza un corte a las 11 de la mañana cada día y que las pruebas que ingresan después del mediodía se reportan como parte del día siguiente. Además, asegura que con los equipos y radioactivos en buenas condiciones se pueden procesar 2000 pruebas PCR diarias en Tegucigalpa y 1000 en San Pedro Sula. Pero las cifras oficiales señalan que nunca se ha llegado a esa capacidad, los laboratorios en conjunto nunca han procesado más de 2000 pruebas al día.
Fuente: Visualización del Observatorio demográfico Universitario.
Roxana Araujo, epidemióloga y exministra de Salud, dice que los casos positivos tienen que esperar 21 días para realizarse una segunda PCR y notificarse como recuperados si sale negativa «pero ¿cuántos de esos 70 000 que han salido positivos realmente han llegado a hacerse esa segunda prueba? Y (por la mora en el procesamiento de pruebas) no sabemos si se tienen pendientes 1 o 2 meses para poder decir que están recuperados».
La doctora Ligia Ramos, integrante de la directiva del Colegio Médico Hondureño (CMH), que atiende a pacientes en el Instituto Hondureño de Seguridad Social (IHSS), agrega que «aquí caso confirmado y recuperado tiene que hacerse el hisopado, pero ni siquiera tenemos datos reales de los pacientes infectados y de los que sí tenemos, a veces se les hace la PCR una vez y nunca más se le vuelve a hacer y nunca van a salir como recuperados».
Por otra parte, el médico internista Ramón Maradiaga asegura que otro de los problemas es el subregistro de datos por la poca capacidad del laboratorio: «hay un subregistro terrible porque hay pocas pruebas, la gente tiene miedo de ir a hacerse pruebas al los centros del Estado por la posibilidad de contagio por la cantidad de personas que van a esos centros. No tenemos un registro real, para eso habría que hacer estudios con miles de personas para ver cuántos hay infectados y si generaron anticuerpos», señaló.
José Cruz, un paciente recuperado de COVID-19 en Tegucigalpa, no está en los registros oficiales porque nunca se reportó en el sistema público. José se contagió y pasó la enfermedad en julio, durante las semanas en que los hospitales públicos reportaban saturación. «Son demasiadas malas experiencias en el sistema de salud público al que no me atreví a ir. Yo había decidido: o muero en casa o voy a un hospital privado y si no tengo para pagarlo ni modo, aquí me voy a morir».
Actualmente existen 2 tipos de pruebas para la detección del COVID-19: la prueba viral que detecta material genético (mediante prueba molecular RT-PCR, también conocida como el hisopado) o por antígeno, ambas indican si un paciente tiene la infección actualmente y las pruebas serológicas de sangre o pruebas rápidas detectan anticuerpos. Estas últimas salen positivas después de 7 a 10 días que una persona presenta síntomas, por lo que al momento de detectarlo, el paciente podría haber contagiado a más personas.
La diferencia entre ambas pruebas es que la molecular es más precisa que la prueba rápida y detecta una infección activa, mientras que la otra detecta el virus hasta que existen anticuerpos, por lo que puede mostrar falsos negativos si la muestra se toma en una fase muy temprana de la infección.
Sin embargo, para muchos hondureños las pruebas rápidas han sido la posibilidad para detectar el virus y es la que se utiliza para reportar una recuperación, porque el laboratorio de virología no tiene la capacidad, pero también porque el costo de las pruebas moleculares en laboratorios privados es bastante alto. Actualmente el hisopado puede costar desde 1200 hasta 5000 lempiras (entre 48 y 280 dólares), con entrega de resultados entre 6 y 48 horas, mientras que las pruebas rápidas para detectar anticuerpos cuestan entre 350 y 700 lempiras (entre 14 y 28 dólares) con resultados inmediatos o a lo sumo de 12 horas.
José se realizó 2 pruebas rápidas, la primera salió negativa, pero tenía síntomas, y médicos cercanos a él le recomendaron que esperara unos días y se la realizara nuevamente. En la segunda obtuvo un resultado positivo. José se trató por medio de amigos médicos en el sistema privado, con vitaminas, té, comida saludable y mucho reposo.
«No tenía dinero para tratarme, pude hacerlo gracias a amigos doctores, a amigos que me dieron dinero y familia que me envió desde Estados Unidos, sin eso no habría podido», José añade que no solo le tiene desconfianza en el procesamiento de pruebas y sus resultados en el sistema de salud público, sino también en el tratamiento que le podían dar.
Secuelas en recuperados y tratamientos
El científico y experto en neurología, Marco Tulio Medina, explica que las secuelas dependen del nivel de gravedad de la COVID-19 que tuvieron los pacientes. «En el caso de las personas con afectaciones leves usualmente las secuelas pueden ser mínimas y dentro de ellas la que más se ha observado es el síndrome de fatiga crónica y así mismo los síntomas de la reducción del olfato, anosmia, puede durar algunas semanas».
Medina explica que en el caso de pacientes moderados o severos las secuelas son mucho más graves: «pueden quedar con un problema pulmonar que se denomina fibrosis pulmonar que puede afectar el desempeño ulterior y generar una insuficiencia respiratoria crónica. También hay una serie de secuelas neurológicas si la persona presentó dentro del cuadro de la infección una encefalitis o mielitis transversa o evento cerebrovascular, tal como los casos que hemos observado en Honduras en el cual la persona puede quedar con parálisis, alteración del lenguaje u otra condición severa», añade.
La doctora Ligia Ramos asegura que en el IHSS hay un equipo de rehabilitación que le da seguimiento a los pacientes que estuvieron internos, pero que en casos leves todos los empleados regresan a sus labores normales en 21 días. «Ni siquiera les hacen PCR para ver si tienen o no el virus, sino que después de los 21 días del diagnóstico solo con pruebas rápidas los mandan a trabajar».
Un estudio publicado por JAMA Cardiology, una revista médica mensual que revela los últimos hallazgos en medicina cardiovascular publicada por la Asociación Médica Estadounidense, señala que las personas que se recuperan del COVID-19 pueden tener un daño cardíaco prolongado e inflamación meses después de la infección inicial, incluso si no fueron hospitalizadas.
El estudio involucró a 100 adultos de 45 a 53 años en Alemania que se habían recuperado recientemente del COVID-19 en donde un tercio de los participantes requirieron hospitalización, mientras que los otros 2/3 pudieron recuperarse en casa. En las resonancias magnéticas tomadas más de 2 meses después del diagnóstico, aproximadamente 3/4 partes de estos pacientes mostraron signos de anomalías cardíacas. Los autores del estudio señalan que aún no se sabe qué significan estas anomalías a largo plazo, pero que en casos muy leves podrían mejorar.
Por su parte, el médico internista Ramón Maradiaga, dice que muchos pacientes con síntomas leves han buscado atención por tener secuelas: «los jóvenes con síntomas leves no quedan excluidos de esto. Tengo pacientes de 18 o 20 años con episodios de dolor torácico de forma recurrente, incluso algunos llevan más de 3 meses, y están totalmente sanos. También la fatiga, que es de los síntomas más importantes, se ha visto sobre todo en mujeres menores de 50 años que son población que no es de riesgo, pero sí pueden quedar con síntomas pos-COVID».
En el caso de los tratamientos utilizados para pacientes con COVID-19, el doctor Medina formó parte del estudio Solidaridad, representando a Honduras, que contiene información de 20 países con una muestra de 11 000 pacientes con datos evaluados por la Universidad de Oxford, que será publicado en las próximas semanas. «Hay muchos investigadores que han planteado que x o y tratamiento es efectivo para luego al final de cuenta darse cuenta de que no lo era. Uno de los ejemplos es el uso de la hidroxicloroquina que se planteó como efectivo a raíz de los estudios hechos en Francia, pero posteriormente los estudios llevados a cabo en diferentes partes del mundo, incluyendo el estudio Solidaridad, se ha demostrado que la hidroxicloroquina no es efectiva».

Medina añade que hasta el momento existen estudios que han demostrado que la dexametasona y el remdesivir pueden reducir la severidad de la enfermedad, así como el uso de respiración mecánica de alto flujo, en lugar de la intubación, y el uso de anticoagulantes.
Maradiaga, por su parte, dice que no existe una normativa de la Secretaría de Salud para tratamiento de pacientes pos-COVID, que algunos necesitan terapia respiratoria, analgésicos y no son remitidos después de la hospitalización porque tantos pacientes severos como leves buscan atención en clínicas privadas. «Casi todos los internistas de la parte privada estamos saturados de pacientes porque la atención pública ha colapsado y un problema extra es que el cierre de las consultas externas en los hospitales públicos ha provocado que pacientes crónicos con otras enfermedades no COVID-19 se estén descompensando y eso va a ser un problema que vamos a tener en los próximos meses».
Maradiaga añade que los enfermos crónicos que buscan atención sufren de hipertensión arterial, diabetes mellitus, enfermedad cardiovascular y problemas oncológicos, que además llegan a requerir hospitalización. Maradiaga atiende además en el IHSS, ubicado en La Granja, en Tegucigalpa.
Un rebrote de casos
La Plataforma Todos contra el COVID-19, un equipo de médicos y expertos hondureños que prepara guías y hace análisis para la atención de la pandemia, señaló en su último informe que «el acceso universal y oportuno a pruebas de laboratorio y el sistema de vigilancia epidemiológica siguen siendo los principales retos para poder tener información estratégica y oportuna para la toma de decisiones. El gobierno, al más alto nivel, debe resolver esta urgente situación que ha sido denunciada desde el primer trimestre del 2020 y que tiene al país a ciegas para poder desarrollar una «apertura inteligente» en todos sus sectores».
La doctora Ligia Ramos añade que esperan un rebrote en 1 o 2 meses con la reapertura económica: «puedo decir que hay una disminución en pacientes graves hospitalizados, de 500 que teníamos hoy hay 50, pero estamos esperando un repunte con la reapertura que más bien se está tardado, ojalá que estemos con una inmunidad de rebaño. Sin embargo, es difícil porque los anticuerpos para este virus se están viendo en los estudios que solo duran de 3 a 4 meses, por eso hay casos de reinfección.
Honduras en junio comenzó con la primera apertura económica, que tuvo que ser detenida al entrar en el pico de infección que ha mostrado el país oficialmente. A finales de julio, se vuelve a realizar la apertura en donde se autoriza a todas las empresas a poder reanudar sus actividades con una cantidad limitada de empleados y bajo medidas de bioseguridad.
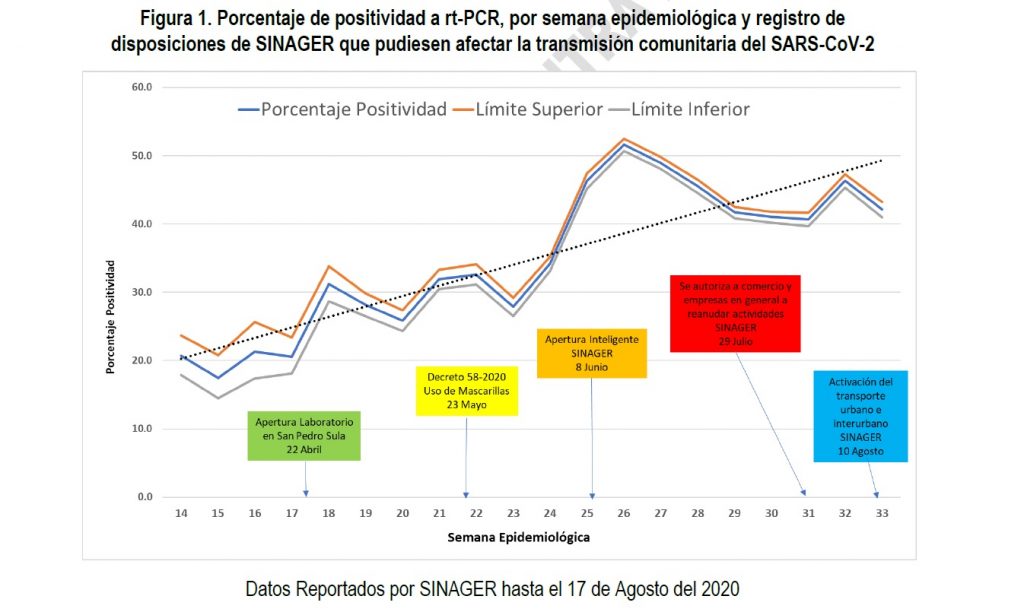
Para Roxana Araujo la población salió del confinamiento mucho antes de que el gobierno lo autorizara: «en el mes de agosto fue evidente y en estas 2 semanas lo hemos visto. La cantidad de personas que circulan no es la cantidad que estábamos acostumbrados, si bien es cierto el gobierno ha puesto las fases para abrir la economía la población salió mucho antes y en una mayor cantidad».
Mientras tanto, el doctor Marco Tulio Medina señala que los únicos países que han logrado contener la enfermedad como Corea del Sur y Nueva Zelandia lo han hecho mediante pruebas: «Honduras ahora ha apostado por el uso del test o prueba de antígenos (una prueba viral más rápida que la molecular) con el objeto de darle seguimiento a casos activos y tratar de evitar que contaminen a otras personas, en este momento hemos observado una reducción de los casos pero existe el riesgo de que si se baja la guardia en cuanto a las medidas de bioseguridad puede ocurrir lo que está viviendo Europa, un nuevo rebrote», añade.
Las reaperturas en varios países del mundo han sido peligrosas no solo porque las personas no siguen las medidas de bioseguridad y bajan la guardia, sino también porque concentran a más personas en lugares cerrados. Las gotas producidas por estornudos y tos son pesadas, se caen y llegan a una distancia de 1 a 5 metros. Mientras que al suspirar o sacar aire por la boca salen aerosoles que son menos pesados y pueden llegar a una mayor distancia y en lugares cerrados permanecen suspendidos en el aire con el virus.
Con la reanudación del transporte público y la disminución en restricciones por la apertura económica, los expertos señalan que puede haber otra oleada de infecciones. La Plataforma Todos contra el COVID-19, dice que estas nuevas infecciones alcanzarían a grupos que no han llegado, y Roxana Araujo añade que estos grupos podrían ser las zonas rurales que no han tenido tanto contagio.
«Al haber este flujo de migración interna en nuestro país podríamos sorprendernos con una incidencia sobre todo en ese sector. A nosotros en las ciudades no nos queda más que mantener la bioseguridad personal y que entendamos que de alguna forma tenemos que aprender a vivir con esta enfermedad, muchas veces llegan para quedarse en los países, la vacuna aún no está y tenemos que poner mucho de nuestra parte», finaliza Araujo.